Boala Crohn – Simptome, cauze si tratament
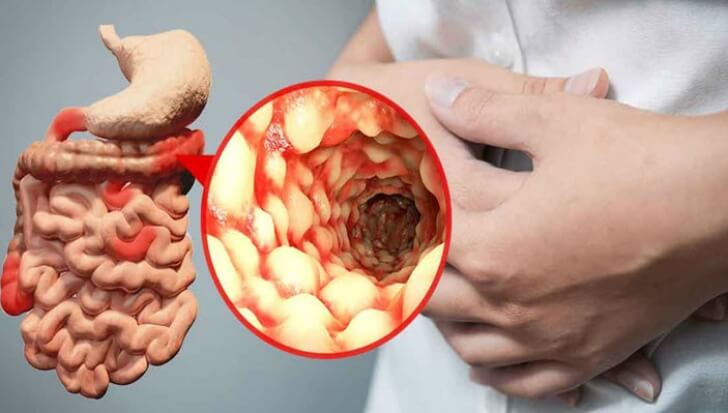
Ce este boala Crohn?
Boala Crohn este o boală inflamatorie cronică a sistemului digestiv (inflamația intestinului) și poate afecta întregul tract gastro-intestinal, orice secțiune de la gură pana la anus cu distribuție segmentară. Cel mai frecvent, boala Crohn afectează ileonul terminal (porțiunea finală a intestinului subțire) sau colonul (intestinul gros).
Se caracterizează prin ulcere intestinale, alternând adesea cu portiuni sănătoase ale tractului intestinal, care dacă nu sunt tratate în mod corespunzător, poate duce la complicații, cum ar fi stenoza sau fistulele care pot necesita o intervenție chirurgicală. Simptomele pot varia de la dureri abdominale, diareea cronică, la pierderea în greutate sau febră.
De asemenea, poate afecta regiunea anală cu fistule sau abcese. Terapia imunosupresivă și monitorizarea periodică vă permit să controlați boala și evoluția acesteia în majoritatea cazurilor.
Simptomele bolii Crohn depind de zona afectata si pot varia de la un pacient la altul; printre cele mai frecvente sunt raportate dureri abdominale, diaree, vărsături și scădere în greutate.
Din păcate, un remediu definitiv pentru boala Crohn nu a fost încă identificat. Cu toate acestea, există protocoale farmacologice utile pentru controlul simptomelor și prevenirea recidivelor, în timp ce intervenția chirurgicală este rezervată cazurilor complicate de obstrucțiilor intestinale, fistule sau abcese.
Care sunt cauzele care duc la aparitia bolii Crohn?
Boala Crohn este caracterizata printr-o inflamație cronică, ceea ce poate afecta întregul tract gastrointestinal, de la gură până la anus. În aproximativ 90% din cazuri, boala afectează în cea mai mare parte ultima parte a intestinului subțire (ileon) și colonul.
Nu se cunosc cauzele bolii Crohn, insa se pare că o combinație de factori, cum ar fi predispoziția genetică, factorii de mediu, fumatul și modificări ale florei bacteriene intestinale dar și răspunsul imun, pot declanșa inflamația intestinala.
S-a demonstrat că modificările cauzate de aceasta sunt rezultatul activării necorespunzătoare și continue a sistemului imunitar al mucoasei intestinale.
Astăzi, știm că debutul bolii Crohn poate fi urmărit la trei factori care interacționează: o susceptibilitate determinată genetic la boală (s-a constatat că la pacienții cu boala Crohn există o genă numită NOD2 care este modificată), leziuni tisulare datorate unei reacții imune declanșate de bacterii din flora tractului gastrointestinal și a diferiților factori de mediu.
În ceea ce privește microflora, la persoanele sănătoase, mucoasa intestinală se află într-o stare de inflamație controlată (fiziologică); scopul acestor reacții este formarea anticorpilor IgA (imunoglobuline A ), care se leagă de microorganisme și ușurează sistemul imunitar pentru a le elimina.
Cu toate acestea, în boala Crohn, inflamația nu mai este controlată și provoacă leziuni tisulare.
Utilizarea antiinflamatoarelor nesteroidiene (AINS ) poate provoca repercusiuni, de asemenea fumatul crește riscul de a dezvolta boala.
Care sunt simptomele bolii Crohn?
Boala Crohn se poate manifesta în moduri diferite, în funcție de localizarea inflamatiei intestinale. Cele mai frecvente simptome sunt diareea cronică (adică care persistă mai mult de 4 săptămâni), adesea noaptea, asociată cu dureri abdominale și crampe, uneori cu pierderi de sânge amestecate cu scaun și cu febră care apare seara, cu dureri articulare, sau cu alte manifestări non-intestinale.
Adesea poate exista o pierdere semnificativă în greutate. Uneori, poate apărea la nivel anal cu fistule sau colecții de puroi (abcese). .jpg?1583231067746)
Într-un procent bun de cazuri, boala nu prezintă simptome și este descoperită doar întâmplător.
De cele mai multe ori inflamatiile sunt localizate in mai multe părți ale intestinului, mai ales la nivelul intestinului subțire, sau parțial în intestinul subțire și parțial în colon; în acest caz, vorbim despre forma răspândită a bolii Crohn, chiar dacă are întotdeauna o distribuție segmentară, parti inflamate si portiuni normale, cu marje clare de separare între segmentele afectate și cele nevătămate (lungimea fiecărui segment variază de la 5 la 30 cm).
La un procent mic de pacienți, în special copii și adolescenți, există și o implicare importantă și extinsă a postului (partea centrală a intestinului subțire), precum și a ileonului.
În secțiunile afectate de boala Crohn, modificările inflamatorii afectează toate straturile peretelui intestinal, provocând îngroșarea acestora si prezenta ulcerațiilor. Uneori inflamația tinde să se răspândească în ganglionii limfatici din apropiere.
Pacientul cu boala Crohn este de obicei tânăr (20-40 de ani), deși pot exista excepții cu debut la vârstă mai inaintate (chiar și în jurul vârstei de 60 de ani). Simptomatologia poate fi inițial subtilă: la început poți avea doar febră; ulterior apare durerea abdominală, în special în cadranul inferior drept al abdomenului (fosa iliacă dreaptă), unde boala este cel mai adesea localizată. Durerea apare spontan, este continuă și se accentuează la palpare.
Boala Crohn se caracterizează și prin prezența diareei (3-4 scaune pe zi), cu fecale semilichide sau apoase, dar fără sânge vizibil (deși episoadele de sângerare oculte sunt frecvente), uneori cu steatorree.
Care sunt complicatiile acestei afectiuni?
Dintre complicatiile cele mai frecvente: ocluzia intestinală, fistulele, sindromul de malabsorbție; tumori (incidența lor este mai mare decât în cazul persoanlor sanatoase, deși mai mică decât cea a pacienților cu colită ulcertiva).
Scăderea în greutate și masa musculară, retard de creștere la copil, modificări ale electroliților (reducerea calciului, magneziului, potasiului ); picătură de albumină; anemie; steatorree (la care este corelată malabsorbția lipidelor și vitaminelor); eritem noduros (leziuni ale pielii care apar ca noduli înroșiți, moderat dureroși, localizați în special la nivelul picioarelor); pyoderma gangrenoso (o altă manifestare cutanată care se prezintă cu vezicule la membrele inferioare, care apoi devin pustule, a căror rupere determină apariția ulcerelor care pot fi infectate); artrita (adesea migrantă, care afectează în principal gleznele, genunchii, șoldurile, încheieturile, dar și orice altă articulație); conjunctivită, leziuni hepatice de diferite tipuri (steatoză, hepatită etc.); tromboză venoasă (datorită creșterii coagulării sângelui și / sau deshidratării).
Diagnosticul bolii Crohn
Metodele de diagnosticare a bolii Crohn sunt:
- Colonoscopie cu vizualizarea ileonului și cu biopsie intestinală: este utilizată pentru a evalua starea mucoasei intestinale și pentru a evalua dacă, la nivel microscopic, există aspecte tipice ale inflamației cronice (modificări structurale ale țesutului). Este esențiala pentru diagnostic.
- Ecografie intestinala: permite evaluarea peretelui intestinal într-un mod non-invaziv, pentru a exclude sau diagnostica complicațiile bolii Crohn.
- Rezonanță magnetică abdominală cu mediu de contrast care permite localizarea inflamației, evaluarea oricăror complicații și evaluarea întinderii și activității inflamatorii. Este o procedură non-invazivă care nu expune pacientul la razele dăunătoare.
- Scanarea CT cu mediu de contrast, care are aceeași valoare de diagnostic ca rezonanța, dar trebuie utilizată cu precauție, deoarece se expune la razele X.
- Enteroscopia cu capsulă video este o metodă endoscopică non-invazivă pentru diagnosticarea leziunilor intestinului subțire care nu sunt accesibile cu colonoscopia. Este limitată de imposibilitatea de a lua biopsii și de riscul de reținere în caz de stenoză intestinală.
- Explorarea chirurgicală sub anestezie este o metodă chirurgicală care trebuie folosită în cazuri grave.
Care este tratamentul pentru boala Crohn?
Tratamentul pentru boala Crohn tinde să stingă inflamația intestinală prin acțiunea asupra mecanismelor celulare și moleculare ale intestinului și ale sistemului imunitar.
Tratamentele includ:
- Mesalazina (5-ASA) , care acționează în mod direct ca un anti-inflamator asupra mucoasei intestinale în timpul tranzitului intestinal.
- Antibiotice intestinale (fluoroquinolone, metronidazol, rifaximin) care ajută la echilibrarea florei bacteriene, posibil co-responsabile de inflamație sau la reducerea sau eliminarea abceselor.
- Imunosupresoarele care induc moartea in mare parte a celulelor albe sanguine activate responsabile de inflamație.
- Steroizi care au o acțiune puternic anti-inflamatoare la nivelul întregului organism si care suprimă răspunsul imun.
- Metotrexatul care acționează, cu mecanisme diferite, ca un imunosupresor care distruge o mare parte din celule albe sanguine activate.
- Anticorpii biotehnologice care blochează selectiv unul dintre principalii responsabili pentru molecule inflamatie.
- Chirurgia care servește la înlăturarea complicațiilor ireversibile ale bolii Crohn, atunci când medicamentele nu au efect terapeutic.
Metode de prevenire a bolii Crohn
Din păcate, debutul bolii Crohn nu poate fi prevenit, dar complicațiile și evoluția acesteia pot fi prevenite.
Diagnosticul precoce al bolii constă în analize de sânge, teste de scaun și o examinare neinvazivă a abdomenului (ecografie, CT sau RMN) în caz de diaree continuă și / sau durere abdominală mai mult de 4 săptămâni, scădere în greutate, diaree nocturnă, în special la subiecții familiarizați cu bolile autoimune.
Prevenirea complicațiilor, prin efectuarea de teste de sânge și scaun la fiecare 6-12 luni și o examinare neinvazivă a abdomenului (ecografie CT sau RMN) cel puțin în fiecare an, completată, dacă este necesar, de o colonoscopie.
Prevenirea neoplasmelor intestinale prin efectuarea unei colonoscopii cu biopsii seriale la fiecare 12 luni în cazul bolii Crohn extinse la colon, începând cu 10 ani de la diagnostic.
Prevenirea infecțiilor, la pacienții care suferă terapii imunosupresive cronice pentru boala Crohn, prin efectuarea vaccinării antigripale la fiecare 12 luni, vaccinarea pneumococică la fiecare 5 ani și vaccinarea pentru hepatita B în momentul diagnosticării. La femei, vaccinarea împotriva HPV este, de asemenea, recomandată în aceste cazuri.
Autor: Echipa Sam Distribution | Data ultimei actualizari: 28.02.2023
Recenzii
Nici o postare găsită
Recent posts
-
23-02-2026Ce este AHCC, Beneficii si Efecte Terapeutice
-
11-11-2025Fructe de acai – proprietăți, beneficii pentru sănătate și valori nutritive
-
23-05-2025Principalele 10 avantaje ale unui implant dentar
-
15-05-2025Aminoacizii: ce sunt si cum ne influenteaza starea de sanatate
-
14-05-2025Tot ce trebuie sa stiti despre acnee la adolescenti si adulti
-
28-03-2025Hipertensiune arteriala: Ce este? Cauze, simptome
-
28-03-2025Insuficiența cardiacă - Cauze, simptome, diagnostic, tratament
-
26-02-2025TOP 20 de beneficii ale Uleiului de Cocos pentru par si piele
-
25-02-2025Secretele unei erectii puternice - 9 sfaturi practice
-
05-09-2024Cele mai eficiente leacuri batranesti pentru diaree
Informațiile de pe acest site sunt pur informationale. Nu ne propunem să diagnosticăm, să tratăm, să vindecăm sau să prevenim vreo boală. Informațiile sunt prezentate în scop educațional. Trebuie să consultați medicul înainte de a acționa asupra oricărui conținut de pe acest site web, mai ales dacă sunteți însărcinată, alăptați, luați medicamente sau aveți o afecțiune medicală.


